Taiwan Biogen SMA Summit
Date: 2018.11.3
Venue: Taipei / Kaohsiung
Nutritional Management, Swallowing and Gastrointestinal Dysfunction in SMA
脊髓性肌肉萎縮症的吞嚥、胃腸道問題與營養照護
施相宏醫師 高雄醫學大學附設醫院
脊髓性肌肉萎縮症 (SMA) 整合性照護最新指引
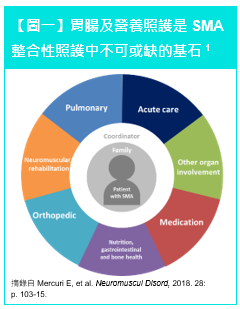
SMA 之跨科別整合性團隊照護模式已實施超過十年,有鑑於脊髓性肌肉萎縮症的臨床照護近年來之成效進展快速,許多病患們擁有更好的疾病控制與生活品質。多專科組成的SMA 臨床照護團隊中【圖一】1 ,胃腸及營養照護與呼吸照護、急性病況處置同為病友健康的三大基石。近年來,隨著突破性藥物治療的陸續上市,臨床醫師的處置態度亦從被動的居家支持性照護,逐步轉向主動式介入性治療。以下將簡介SMA病患照護時,根據不同的疾病影響程度與現存運動能力,分別闡述吞嚥異常、胃腸道功能問題及營養照護等相關的介入處置原則。
吞嚥困難、胃腸道功能異常和營養狀態的評估與處置
無法坐立者 (Non-sitters)
第一型和嚴重第二型 SMA 患童發病後經常出現吞嚥困難/障礙、嚴重胃食道逆流疾患併發症、以及慢性便秘等胃腸道問題2。新版照護指引建議應視病況適時進行相關評估,包括食道吞嚥攝影 (video fluoroscopic swallowing study)、進食及營養評估 (feeding and nutritional assessment)、以及定期體位測量 (anthropometrics) 等評估與追蹤。當出現急性病況如發燒、呼吸道感染症時,須密切監測進食的安全性並維持足夠熱量與蛋白質的給予。建議隨著年齡長大,可進行骨質密度檢查、血液維生素D檢驗、或是身體組成測定 (body composition),以維持骨骼健康與避免將來的營養失調或代謝症候群之發生。
針對第一型 SMA 病患,由於發病後往往同時合併延髓功能異常,容易因為吞嚥障礙進而引起嗆咳、痰液梗塞窒息、以及吸入性肺炎1,主動式介入評估並建立安全、有效的進食途徑 (例如經皮胃造廔) ,來確保獲得足夠的餵食與營養攝取是非常重要的一環。應注意的是,置放鼻胃管通常僅能作為急性病況或短期使用(不超過數週)的替代性餵食選項。此外,臨床上常必須同時治療第一型 SMA 病童的重度胃食道逆流疾患,因此建議可以在進行胃造廔手術時同時加做腹腔鏡尼式胃底摺疊術 (Nissen fundoplication),可改善病患反覆呼吸道感染,並減少因需要長時間使用非侵襲性呼吸器,可能導致腹壓上升而加重胃食道逆流的發生。
目前對於無法坐立的 SMA 病患是否需要使用特殊配方(例如元素性配方奶粉),尚無一致的專家共識,建議可以根據病患個別的營養狀態及餵食耐受狀況而決定。
可坐立者 (Sitters)
可坐立的第二、三型SMA病患雖較少有吞嚥障礙的問題,最新版的臨床照護指引仍然建議視病況進行相關的吞嚥、胃腸道功能及營養評估。當確診為第二、三型脊髓性肌肉萎縮症時,應進行進食功能與營養評估,後續追蹤在年紀較小的孩童建議每 3 至 6 個月進行一次,較大學童以至成人則建議每年定期評估一次1 。須注意的是,當患者出現餵食困難、體重無法增加甚至減輕,或發生吸入性肺炎時,建議必須安排食道吞嚥攝影檢查 (video fluoroscopic swallowing study) 1。此外,第二、三型病患普遍有慢性便祕問題,故應進行常規胃腸功能評估,依照便祕的嚴重程度考慮增加纖維攝取、使用益生菌、以及治療藥物以改善便秘症狀。
可行走者 (Walkers)
可行走的第三、四型病患極少有吞嚥或進食的問題,較常見的營養問題反而是肥胖與其伴隨之併發症,例如代謝症候群、糖尿病等疾病,故仍需定期評估營養狀態、體位、葡萄糖代謝、骨骼健康狀況1。
結語
SMA 是一個可導致嚴重失能的神經肌肉疾病,臨床照護上須要醫療團隊的跨領域密切合作,以及整合性治療的主動介入。對於 SMA 病患而言,維持良好的胃腸道功能和營養免疫狀態,不僅是成長及神經發展的重要基石,更是度過急性病況期 (如肺炎) 的關鍵。新版照護指引建議應針對不同運動功能的退化狀況,進行包括食道吞嚥攝影、定期營養評估及體位測量追蹤、急性病況監測處置,以及骨質密度檢查等,以提供 SMA 病友們最優質的整合性照護,迎接脊髓性肌肉萎縮症照護的新時代。
REFERENCES
| 1. | Mercuri E, et al. Neuromuscul Disord, 2018. 28: p. 103-15. |
| 2. | Sintusek P, et al. PLoS One, 2016. 11: p. e0155032. |
Biogen-17954-062019